Pequenos em tamanho, grandes em força
A história e a luta de mães com bebês prematuros que precisam ser internados na UTI neonatal para sobreviver
Postado em 04/07/2022
Por: Júlia Melo, Noreen Jaral e Vítor Bueno
“Olha, o coração está batendo, mas está parando. Ela está morrendo dentro da sua barriga e a única coisa que a gente pode tentar fazer para salvar a vida dela agora é interromper a gestação e não esperar mais nem um minuto”. Foi assim que a mãe e empresária Renata Darzi, 35, conta que recebeu a notícia que sua filha nasceria com apenas 27 semanas de gestação.
Maria Luísa Darzi nasceu pesando 890 gramas e medindo 33 centímetros. Pequena, delicada e com uma longa jornada pela frente, a bebê enfrentou 322 dias na Unidade de Terapia Intensiva (UTI). Nesse período, passou por diversas complicações desde o seu primeiro dia de vida. O primeiro problema enfrentado foi uma asfixia neonatal. Em decorrência, teve uma hemorragia craniana grau IV, o mais grave. Além disso, a pequena teve hidrocefalia, precisou realizar várias cirurgias na cabeça, olhos e estômago, e apresentou outras condições como anemias, infecções e pneumonia. Tantas complicações causadas por um fator: a prematuridade.
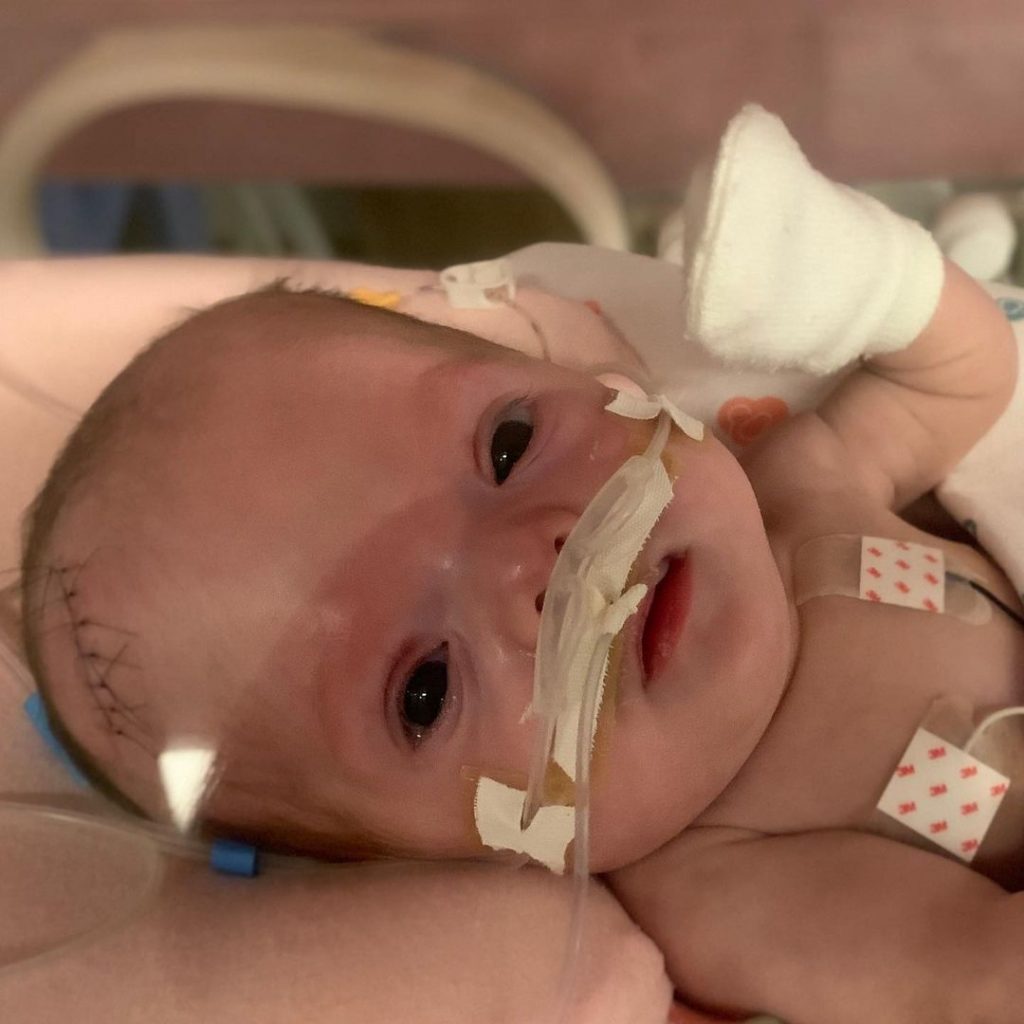
Maria Luísa nasceu após 27 semanas de gestação, pesando 890 gramas e medindo 33 centímetros – Crédito: Arquivo Pessoal 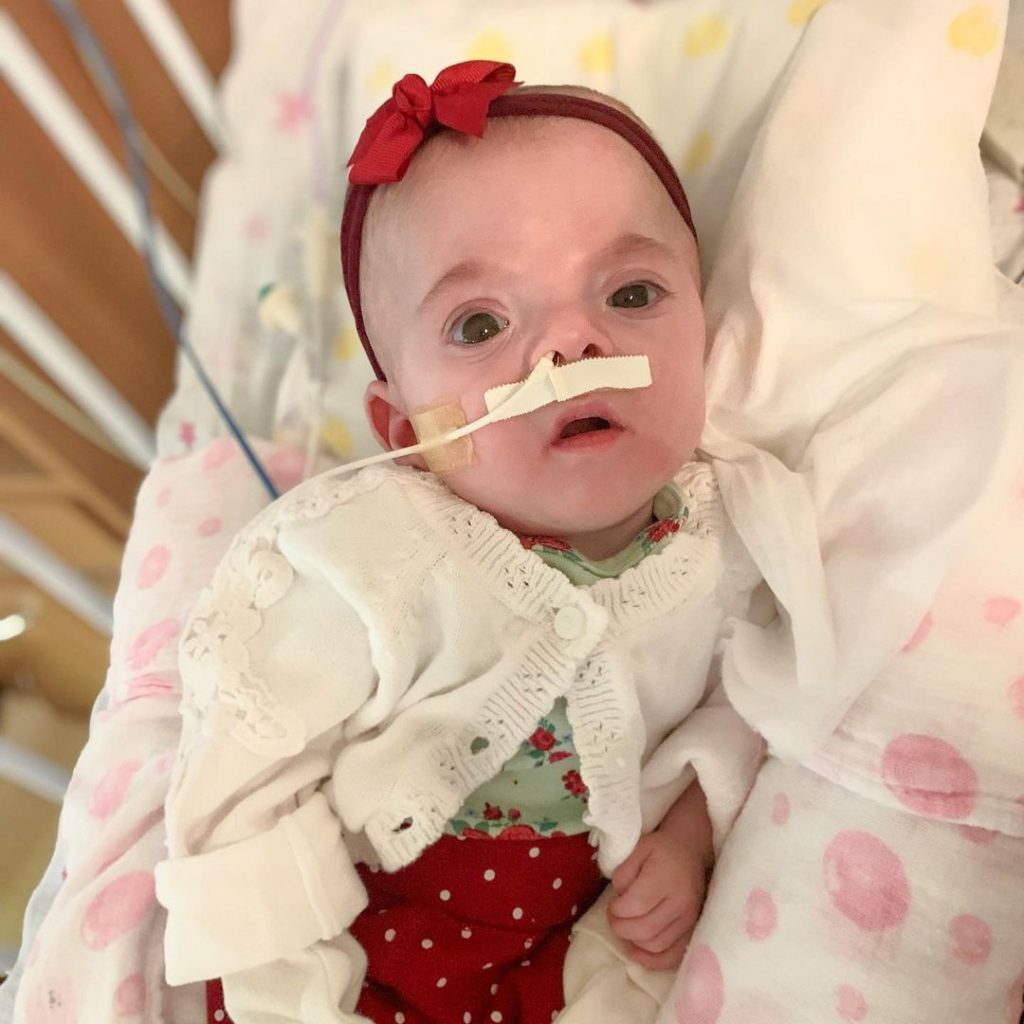
Malu passou por diversas cirurgias por complicações desenvolvidas pelo nascimento prematuro – Crédito: Arquivo Pessoal 
Ao todo, foram 322 dias de luta na UTI neonatal que a família enfrentou – Crédito: Arquivo Pessoal 
Somente depois de 11 meses, Maria Luísa pode ir para casa – Crédito: Arquivo Pessoal
aa
Nasce um bebê, nasce uma história
a
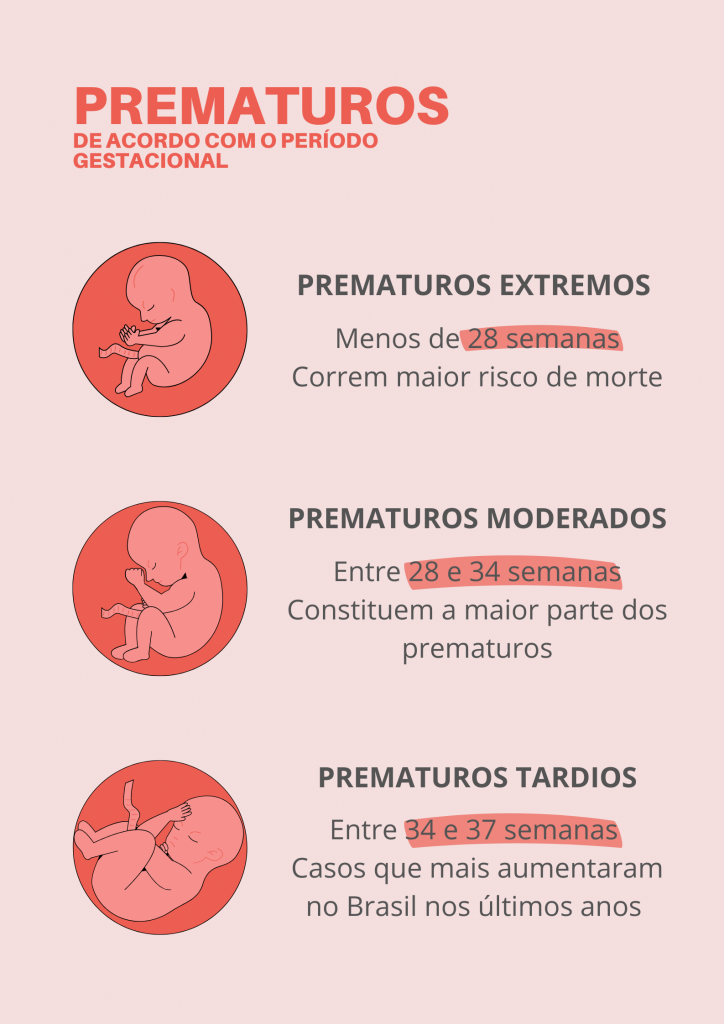
O prematuro é todo bebê que nasce antes das 38 semanas de gestação. De acordo com o período do nascimento, podem ser classificados como extremos, moderados e tardios. Para um diagnóstico precoce, o pré-natal é essencial, pois, assim, permite a realização do acompanhamento adequado e os tratamentos necessários para cada caso. Segundo o neonatologista do Hospital Regional da Ceilândia Ricardo Lamia, o principal fator materno que causa a interrupção da gestação é a infecção urinária, porém, doenças como diabetes, hipertensão, obesidade, entre outros, podem ser desencadeadoras.
Segundo dados de estudo realizado pela Organização Mundial de Saúde (OMS) publicado em 2020, por ano, cerca de 15 milhões de bebês nascem prematuros em todo o mundo. Quando analisadas as informações de prematuridade no Brasil, anualmente 320 mil bebês nascem antes das 38 semanas, o que corresponde a seis nascimentos prematuros a cada dez minutos. Isso o coloca no 10° lugar no ranking mundial em números absolutos de partos prematuros.
O momento mais aguardado para tantas famílias pode se transformar em um momento de angústia. Para Kamylla Rodrigues, 20, a descoberta da gestação gemelar de suas filhas, Larissa e Maria Clara Rodrigues, foi de muita expectativa, mas, depois do parto, o encaminhamento das gêmeas para a UTI trouxe incertezas e medos.
“Eu fiquei feliz quando descobri que eram gêmeas. Quando veio o processo da UTI, eu sofri bastante e fiquei bem triste. Elas ficaram muito tempo na UTI e quando foram para o quarto, tiveram que voltar de novo. Tiveram infecção, ficaram no antibiótico e no oxigênio. Eu tive alta do hospital e elas não saíram comigo”, lamenta Kamylla. Para que pudesse ver suas filhas todos os dias, a mãe de primeira viagem precisou sair de São Sebastião, de ônibus, para a L2 Sul, enquanto ainda estava com pontos da cesária e em período puerpério.
Para casos como o da Kamylla, os hospitais precisam estar capacitados com UTIs neonatais especializadas para a recepção dos prematuros. No Distrito Federal, em 2021, foram registrados mais de quatro mil nascimentos prematuros, evidenciando a importância de se ter unidades. O Hospital Materno Infantil de Brasília (HMIB), Hospital Regional de Taguatinga (HRT), Hospital Regional de Ceilândia (HRC), Hospital Regional de Sobradinho (HRS) e Hospital Regional de Santa Maria (HRSM) são referências para casos graves de prematuridade na capital.
Como explica o neonatologista Ricardo Lamia, existem dois setores importantes para o tratamento desses bebês. A UTI Neonatal é destinada para pacientes graves, onde o bebê passa pelo período de desenvolvimento após o parto prematuro. Quando apresentada uma melhora no quadro e efetividade nos tratamentos, a criança é encaminhada para o segundo setor especializado, a Unidade de Cuidados Intermediários Neonatais (UCIN). Nesse setor, passam a ter o acompanhamento constante da mãe e se recuperam e esperam o momento de partirem para casa.

A UCIN do HMIB é referência em atendimento a bebês prematuros no Distrito Federal
– Crédito: Noreen Jaral
A UCIN é uma extensão da UTI Neonatal, também conhecida como Mãe Canguru. O termo se dá pelo método intitulado “Método Canguru”. Devido ao fato de o setor permitir o acompanhamento da mãe 24 horas por dia, o método proporciona uma melhora significativa dos bebês, além de possibilitar um vínculo materno entre a mãe e o filho que, por causa do encaminhamento à UTI e a necessidade do bebê estar conectado a equipamentos, não foi possível logo após o parto.
Adepta ao Método Canguru, a dona de casa Francisca Maria de Oliveira, 33, recentemente passou por sua segunda gravidez. Mãe do menino Renan de Oliveira, teve seu primeiro parto à termo, mas, apesar de não ter notado diferença entre as gestações, o sexto sentido aguçado falou mais forte e sentiu que sua filha chegaria antes do tempo.
“Eu, particularmente, já tinha a sensação de que ela vinha antes do tempo, mas até então estava tudo tranquilo com a gestação. Estava limpando a casa, terminei, tomei banho e deitei. Conforme eu deitei, começou a dor nas costas, mas imaginei que era por causa do esforço. À noite deu uma dorzinha nas costas de cólica e isso vinha e voltava. E se estendeu a noite toda”, relata Francisca. A desconfiança fez com que procurasse um médico e mesmo com todos os exames normais, a sensação não foi embora. O que parecia uma simples infecção urinária, na verdade, era o princípio da dilatação.
Assim que a Rafaela de Oliveira nasceu, no Hospital Região Leste (Paranoá), a mãe teve poucos minutos para segurá-la nos braços. A recém-nascida precisou ser colocada no oxigênio e encaminhada para UTI do HMIB, mas, por falta de vagas, ficou na UCIN para receber melhores cuidados.
Estar gerando uma vida é uma grande responsabilidade, não importa a idade, se tem experiência ou não. Naira Pereira, 21, buscou estar sempre preparada para qualquer coisa que pudesse acontecer com seu filho Noah Pereira. Assim como sua companheira de quarto da UCIN, Francisca, ela começou a sentir cólicas e dores nas costas. Preocupada, pesquisou na internet se era normal sentir isso na 36ª semana de gestação.
“Quando deu umas 18 horas eu comecei a sentir muita dor nas costas e o tampão mucoso estava saindo com um pouco de sangue. Minha tia ficou preocupada e me trouxe para o hospital”, explica Naira, que já sabia da possibilidade do nascimento prematuro, devido ao aumento do líquido amniótico, detectado no pré-natal.
Ainda assim, o que todas têm em comum é a força que carregam para doar seu tempo e amor e superar todas as adversidades que encontram nesse processo. As dificuldades vão muito além da enfrentada no hospital. A rotina muda, o psicológico é afetado, o trabalho fica em quarto plano e o que se mantém é a incerteza do momento em que vai levar o seu filho para casa. “Só entende quem viveu isso, porque eu acho que foi a coisa mais difícil que eu já passei na minha vida. Eu chegava às vezes em casa e começava a chorar. Tiveram dias que dava 11 horas da noite e eu voltava para o hospital porque estava morrendo de saudades dela. É um vazio. Você se planeja para receber uma pessoa na sua casa, um bebê, sua filha, e ela não vem porque está internada”, relembra Renata.

Francisca de Oliveira aproveita cada minuto que tem com a sua filha, Rafaela, no colo – Crédito: Arquivo Pessoal 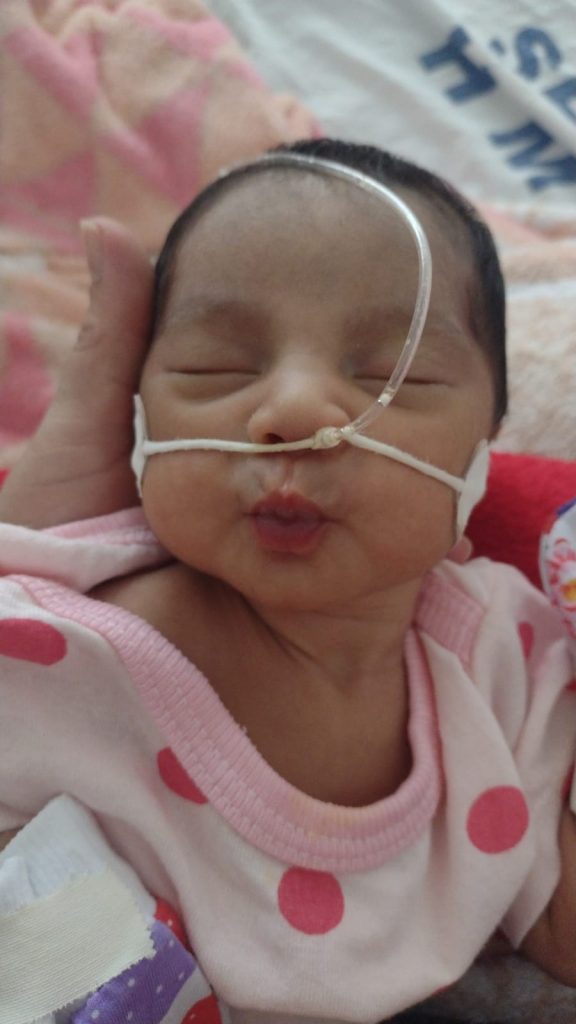
Rafaela é um bebê prematuro tardio, com 36 semanas de gestação – Crédito: Arquivo Pessoal 
Já em casa, o irmão mais velho, Renan, segura a pequena Rafaela nos braços – Crédito: Arquivo Pessoal 
Kamylla Rodrigues aproveita o tempo de visitas para ficar com as gêmeas Maria Clara e Larissa – Crédito: Arquivo Pessoal 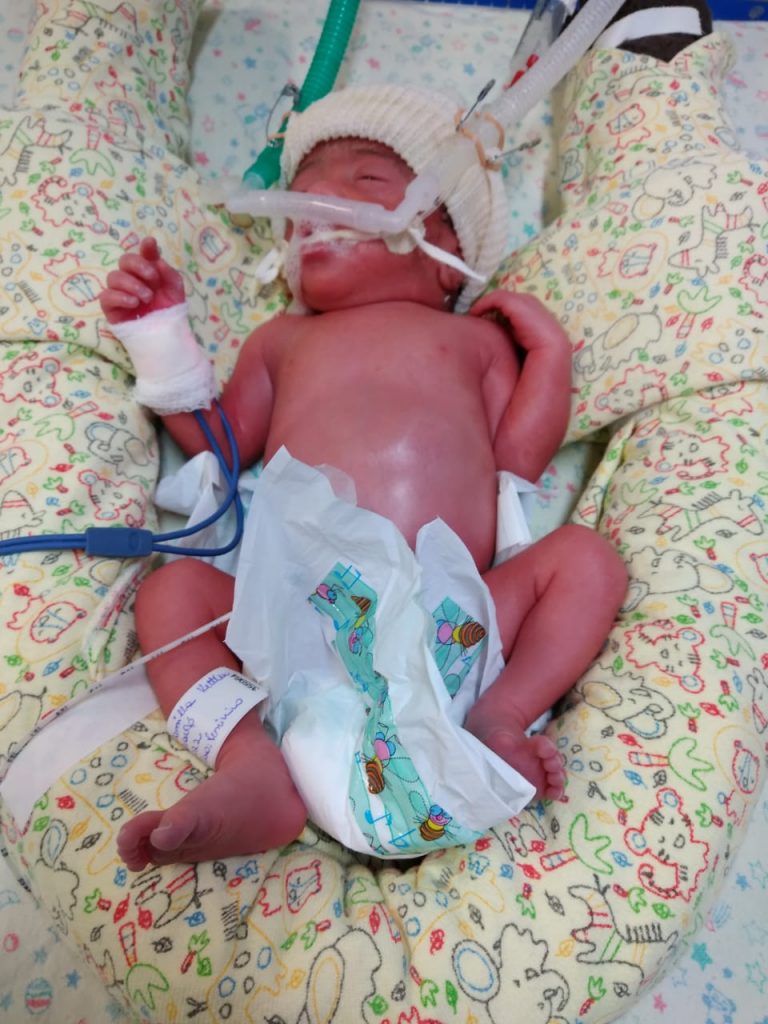
Tanto Maria Clara, como Larissa, precisaram passar pela UTI duas vezes – Crédito: Arquivo Pessoal 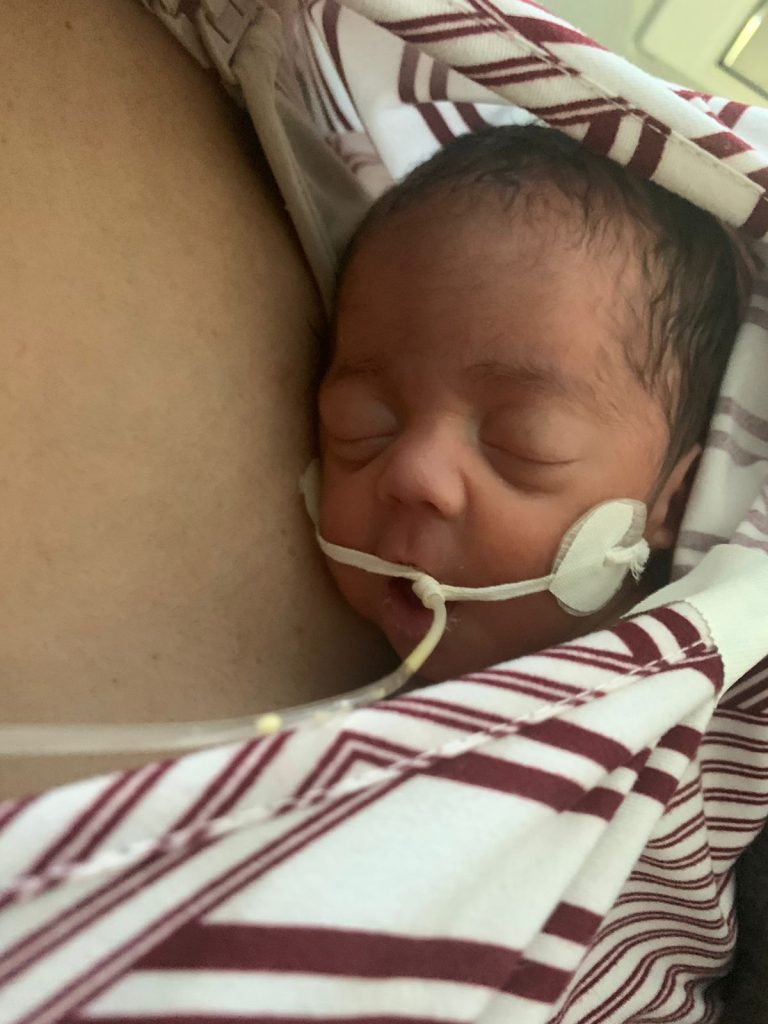
Durante todo o período em que ficou na UCIN, Kamylla utilizava o Método Canguru – Crédito: Arquivo Pessoal
aa
Cuidados com a Prematuridade
a
A principal preocupação de mães e médicos depois do nascimento prematuro é com o desenvolvimento do pré-termo fora da placenta. Segundo o artigo “Prematuridade durante a pandemia de covid-19 em vigência de medidas restritivas: uma revisão integrativa“, os riscos são diversos, sendo a prematuridade o principal causador de mortalidade neonatal precoce e tardia.
Ainda de acordo com o artigo, o baixo peso e, em alguns casos, o não desenvolvimento completo dos órgãos, contribuem no quadro do recém-nascido. Nos casos que não têm acompanhamento ou nos que o prognóstico acontece de maneira tardia, podem ser desenvolvidas doenças cardiovasculares, diabetes mellitus e até câncer. Para as mães, o parto prematuro aumenta o risco de uma nova interrupção precoce nas próximas gestações.
Diante disso, o pré-natal é o melhor meio de prevenção. Como o neonatologista Lamia aponta, o primeiro cuidado é feito no pré-natal. “Reforço muito porque, realmente, ele é muito importante para a gente ter noção de como fazer esse cuidado se nascer prematuro. Se acontecer qualquer coisa, no sentido de antecipar o parto, explicar quais serão as expectativas, o que se pode esperar do bebê e o que que não”, esclarece.
Em um panorama nacional, durante a pandemia da covid-19, os atendimentos de pré-natal reduziram 64%, conforme dados do Ministério da Saúde. Entretanto, no Distrito Federal, com o objetivo de assistir mães no período gestacional, a Secretaria de Saúde ofertou a possibilidade de teleatendimentos para evitar o contágio do coronavírus em gestantes. Isso fez com que as consultas aumentassem 9,2% em 2020, em relação ao ano anterior.
Identificar a causa da prematuridade muitas vezes é um processo longo e difícil. Em alguns casos, como a Síndrome Antifosfolípide (SAF) ou Trombofilia Adquirida, a investigação só será realizada após três abortos precoces inexplicados, óbito fetal ou parto prematuro antes de 34 semanas com pré-eclâmpsia, eclâmpsia ou insuficiência placentária. Durante todo o processo gestacional e no pós-parto, é importante que haja orientação adequada para cada necessidade.
Para o acompanhamento do recém-nascido, a equipe é composta por psicólogo, terapeuta ocupacional, fonoaudiólogo, fisioterapeuta, neonatologista, nutricionista e os médicos especialistas para cada problema apresentado. “Tudo isso funciona em conjunto para que esse bebê, de até os 2 anos, tenha toda a assistência. Se for detectado algum problema de atraso no desenvolvimento, já é encaminhado para as especialidades maiores para poder acompanhar e ter certeza que o bebê vai ficar bem”, afirma o neonatologista.
Profissionais de berço
Semanas, meses, às vezes, anos. São momentos incertos que as mães e seus filhos passam no hospital. O local, que seria apenas uma passagem de boas-vindas ao mundo para o bebê, se torna sua primeira casa. Os quartos são adaptados com seu nome escrito em um quadro na parede acima do leito, mas não há decoração, muito menos brinquedos espalhados. Apesar da necessidade, o local não é o mais acolhedor com suas paredes brancas. O que o transforma são os profissionais que ali trabalham e dão vida e movimento ao lugar.
A confiança imposta pelas mães nesses profissionais as trazem conforto para sobreviver mais um dia. Nos corredores dos hospitais, existem histórias de vidas mas, também, dos profissionais que ali se dedicam diariamente. A escolha da profissão e especialização na área para muitos é a mesma: cuidar de vidas e poder fazer parte do sonho de tantas famílias. Ricardo se alegra com a profissão: “O bebezinho, por causa da questão da prematuridade, tem tanto para ensinar para gente. São tão pequenos, mas tão grandes em força, em resistência, em luta. Mergulhar no universo deles foi umas das melhores coisas que eu fiz. É muito gostoso trabalhar com eles”.
Cada profissional desempenha um papel importante no processo de desenvolvimento do bebê até o momento da alta hospitalar. A enfermeira Maria José Ribeiro trabalha há dez anos na UCIN do HMIB. O seu trabalho é diversificado, pois, além de cuidar dos pequenos, está sempre buscando ajudar além do que é obrigatório para o profissional. Para ela, o trabalho vai muito além do fato de ser servidora, sua motivação é ajudar.
Como explica a enfermeira, para muitas mães a expectativa pode se tornar uma frustração. Na gestação, a família idealiza todo o processo: como o filho nascerá perfeito com cinco dedinhos em cada mão e pé, o processo de amamentação e quanto leite irá produzir, até o momento que ele estará em casa. Porém, a realidade com um pré-termo pode ser outra. “A maioria dos prematuros vai sair de uma UTI ainda, onde passará uma longa temporada. Virá para cá [UCIN] para poder aprender a mamar”, relata Maria José.
A fonoaudióloga Camila Garcia, que trabalha na UCIN do HMIB, está todos os dias em contato com mães e seus bebês. Seu trabalho é, principalmente, voltado para incentivar o aleitamento materno e o desmame da sonda. “É muito gratificante. A gente está lidando com vida, com nascimento, geralmente são sonhos das pessoas. Ver que aquele bebezinho que nasceu tão pequenino tá conseguindo mamar no peito, é emocionante”, fala Camila.
Uma das primeiras maneiras de estabelecer vínculo entre mãe e filho após o nascimento é por meio da amamentação. É neste instante que a mãe passa todos os nutrientes necessários para o crescimento e desenvolvimento do bebê. No entanto, para muitos recém-nascidos nessa situação, a primeira alimentação será por meio da sonda. O trabalho do fonoaudiólogo entra nessa etapa, onde atua ensinando os recém-nascidos a respirar, sugar e engolir o leite materno sozinhos.
“Nosso trabalho é incentivar o aleitamento materno. Toda gotinha de leite é importante para eles, para o crescimento e para o vínculo da mãe com o bebê.”
– Camila Garcia, Fonoaudióloga

Para muitos prematuros a alimentação ocorrerá através da sonda, como no caso da Rafaela, filha da Francisca de Oliveira – Crédito: Arquivo Pessoal 
As gêmeas Larissa e Maria Clara conseguiram se alimentar com leite materno – Crédito: Arquivo Pessoal 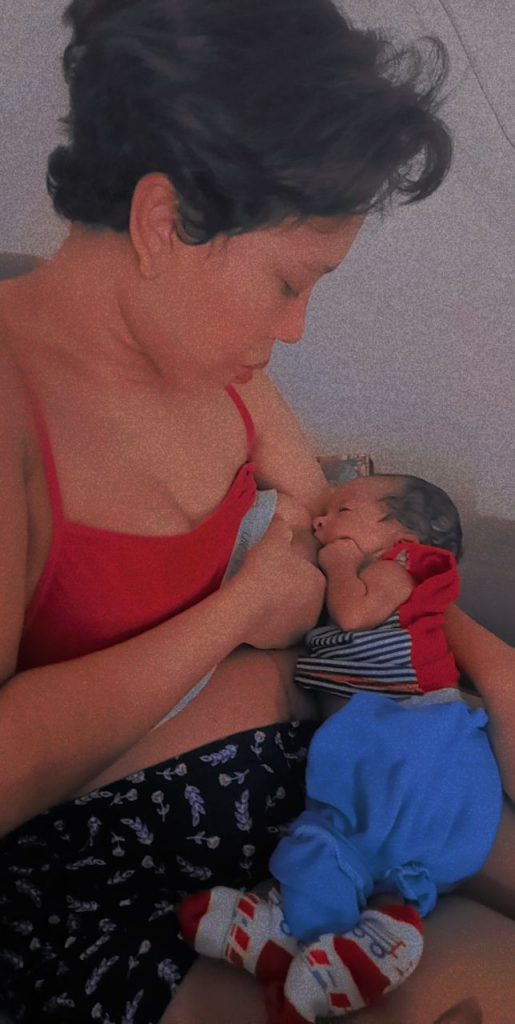
O ganho de peso, através da amamentação, foi um dos pré-requisitos para que Noah Pereira tivesse alta hospitalar – Crédito: Arquivo Pessoal 
Quando o prematuro desenvolve maturidade gastrointestinal a alimentação passa a ser através do leite materno ingerido por uma sonda – Crédito: Arquivo Pessoal
aa
Cicatrizes que ninguém vê
aa
A pedagoga Marta de Oliveira, 37, passou pelo processo de diversas perdas, tanto gestacionais, quanto de filhos prematuros, ao longo dos últimos cinco anos. O sonho de ter um filho biológico foi interrompido, o que afetou a sua vida completamente. O primeiro bebê sem nome, sem sexo, sem tempo de criar expectativas. A gravidez, descoberta com cinco semanas, foi interrompida por um aborto espontâneo na sexta semana de gestação. Sem causa aparente, Marta ainda não sabia que essa seria a primeira das cinco perdas que teria. Tiago, Sofia, Vitória e Daniel.
Marta e seu marido, André de Oliveira, 40, enfrentaram uma longa jornada de idas e vindas do hospital e internação na UTI, onde tiveram que se adaptar a essa nova vida. Sem um diagnóstico definido, a pedagoga passou por tratamentos e, em todo o processo, precisou tomar diversas medicações.

Na última internação no HMIB, Marta conheceu outra mãe que estava passando pela mesma preocupação com a filha internada na UTI depois de um nascimento prematuro. Enquanto Marta acompanhava seu filho Daniel de Oliveira, prematuro extremo, Marianne Macedo, 29, estava junto da segunda filha de parto prematuro, a pequena Eliza.
Conhecedoras de termos médicos sem precisar do diploma, as mães que passam a maior parte da gravidez em hospitais têm diagnósticos na ponta da língua. Sofrendo com hiperêmese gravídica, Marianne ainda descobriu que possui a síndrome de Wolff-Parkinson-White durante a gravidez de seu primeiro filho, Pedro Gael Macedo, 2, além de apresentar sintomas de asma, já diagnosticada desde a infância. Em decorrência do problema cardíaco, precisou ficar internada no HMIB por quase toda a gestação. Seu filho nasceu às 36 semanas de gestação.
Na segunda gravidez, de Eliza, a menina que o casal tanto sonhava, todos os sintomas voltaram. A auxiliar de logística precisou ser internada seis vezes, e admitida na UTI cinco vezes, devido ao problema cardíaco. Quando estava na 30ª semana de gestação, as complicações intensificaram, desenvolveu hipertensão e começou a dilatação. O parto aconteceu um dia antes de completar 34 semanas, e Eliza nasceu com 2,370 kg.
Assim como no pós-parto de Pedro Gael, recebeu alta e foi para casa, mas logo Marianne notou que sua filha perdia peso rapidamente e apresentava o mesmo quadro de cianose que seu filho apresentou ao nascer, assim, retornando ao hospital. Por falta de vagas na UTI neonatal, Eliza acabou não recebendo o tratamento necessário e faleceu no mês de maio de 2022, com menos de um mês de vida. “Eu entreguei para Deus. Porque Ele é o dono da vida, Ele dá e Ele tira. Se Deus quisesse devolver a vida para ela, restaurar a saúde dela, faria. Mas não era da vontade dEle, Ele tinha o melhor para ela”, lamenta Marianne.
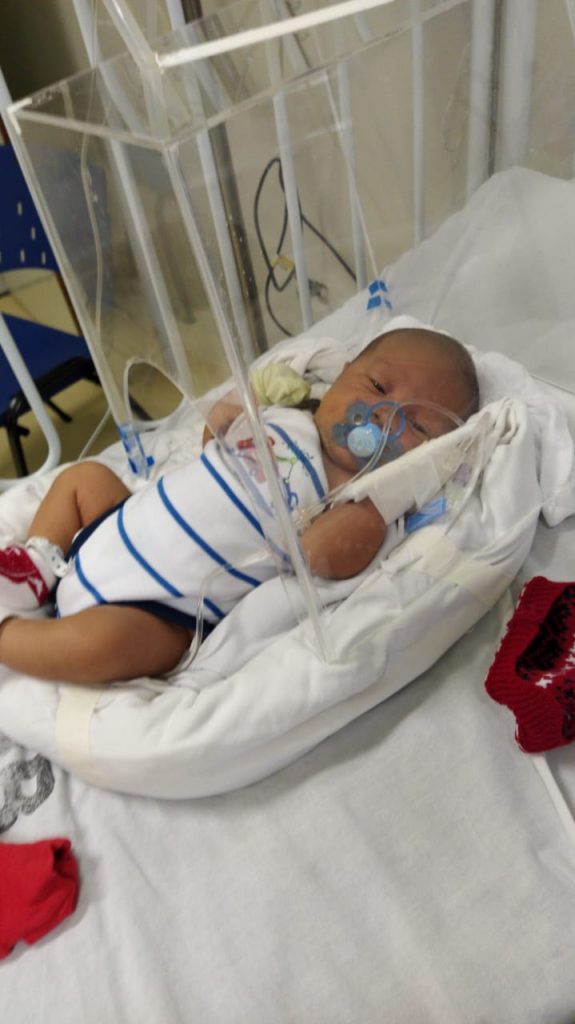
O primeiro filho de Marianne Macedo, Pedro Gael, é um prematuro tardio, nascido com 36 semanas – Crédito: Arquivo Pessoal 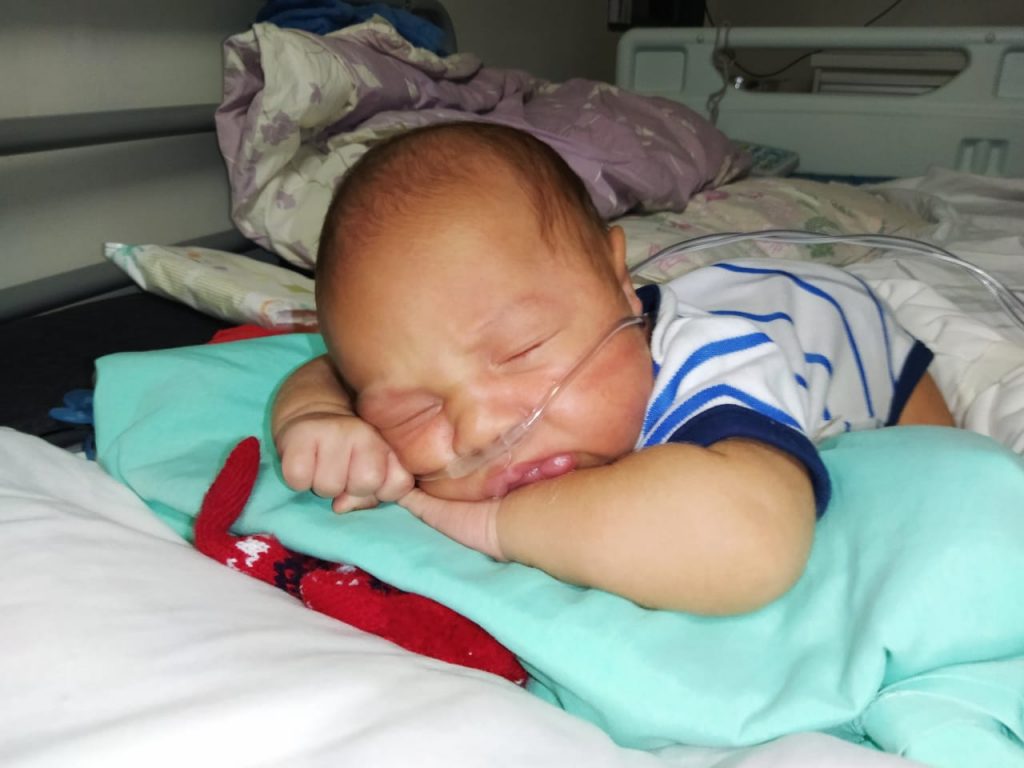
Pedro Gael desenvolveu a Síndrome do Bebê Chiador, em decorrência da prematuridade – Crédito: Arquivo Pessoal 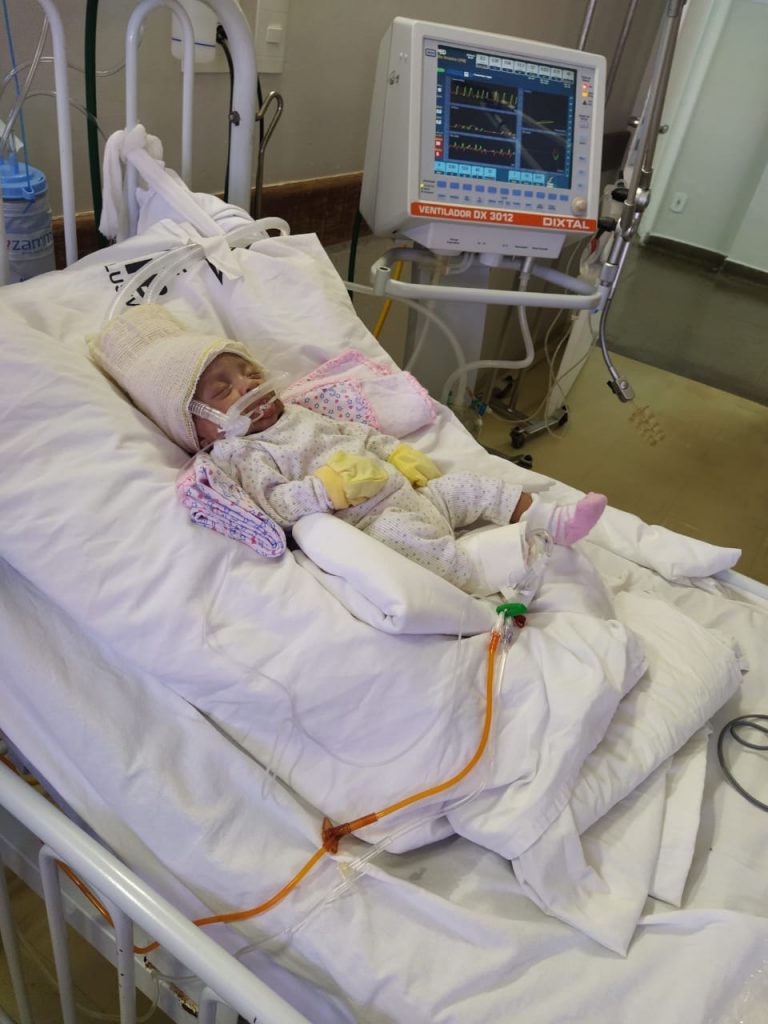
Nascida com 34 semanas, Elisa chegou a receber alta do hospital mas, com problemas respiratório, voltou a ser internada, poucos dias depois – Crédito: Arquivo Pessoal 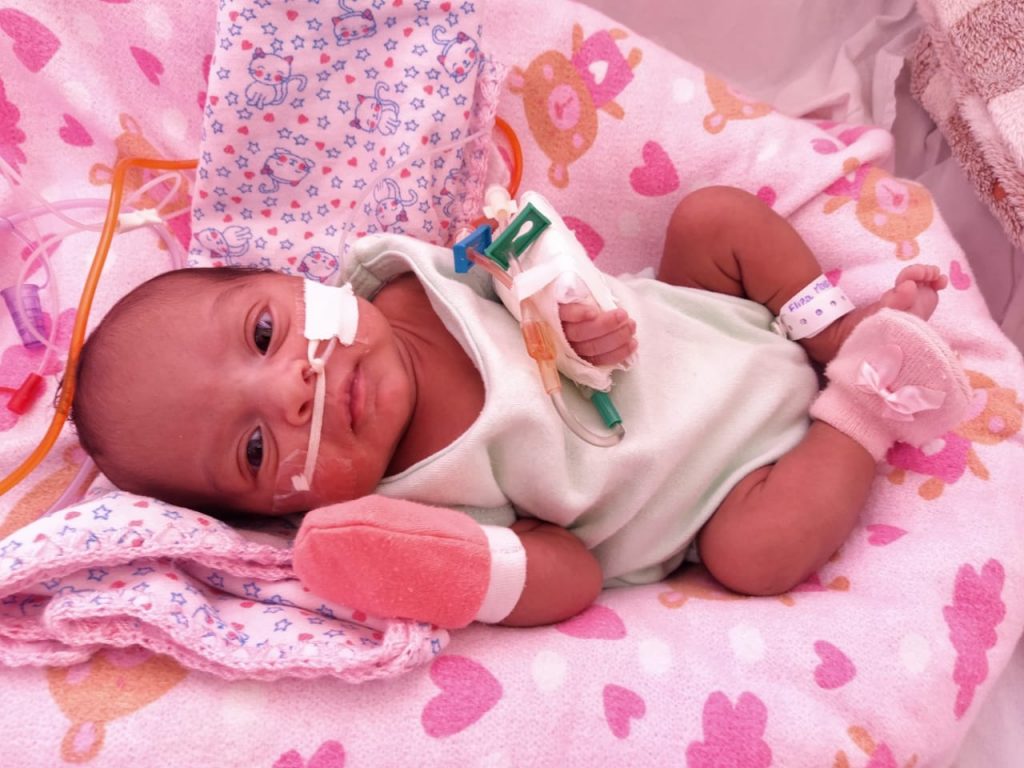
Elisa nasceu prematura tardia e precisou de cuidados da UTI – Crédito: Arquivo Pessoal
“Você se planeja para receber uma pessoa na sua casa, um bebê, a sua filha e ela não vem porque ela está internada.”
– Renata Darzi
Para cada história, um final. Infelizmente, pela imprevisibilidade das sequelas em um prematuro, nenhuma mãe tem certeza do desfecho de sua história de luta. A ânsia para o dia da alta, que pode durar de dias a meses, e a incerteza se conseguirá voltar com seu bebê nos braços, as acompanham durante todo o processo de internação. São muitas histórias de lutas e superações. Mães que entenderam o processo dos filhos e o seu momento de partir. Mães que sofreram, lutaram, se doaram, para que pudesse pegar o seu filho e levar para seu lar. Foram e são muitos processos para as famílias que passam pelas sequelas da prematuridade, e contar a história de cada uma delas pode ser uma fonte de renovação para mães que passam por esse processo.
Após 322 dias de luta, Renata Darzi finalmente conseguiu levar sua filha, Maria Luísa, para casa. A ida da bebê que estava prestes a completar um ano, foi uma surpresa para toda a família. Durante o período em que sua filha estava na UTI, Renata se apoiou em perfis nas redes sociais de mães que passaram pelos mesmos problemas e teve trocas de experiências importantes. Por isso, se sente inspirada em também contar a sua história. No perfil do Instagram, @redarzi, conta tudo o que Maria Luísa passou para estar viva e como está sendo o dia a dia da família atualmente. Seu intuito é mostrar muito além das dificuldades e dividir do orgulho e da força de sua pequena.

Depois de quase 11 meses se dividindo entre casa e hospital, Renata pode levar Maria Luísa para casa – Crédito: Arquivo Pessoal 
Em casa, Maria Luísa vive rodeada por seus pais, Renata e Pedro, além de Chico, o cachorro da família – Crédito: Arquivo Pessoal 
Renata compartilha a rotina de sua família em suas redes sociais – Crédito: Arquivo Pessoal




